De behandeling van diabetes type 1
Na de diagnose
Insuline is een onmisbaar hormoon voor de spijsvertering en energiehuishouding. Als je lichaam het zelf niet meer aanmaakt, zal het dus van buitenaf moeten worden toegediend. Direct na de diagnose type 1 diabetes, moet met de behandeling worden gestart. Na overleg met de arts, starten we met insuline, om verdere verslechtering te voorkomen. Patiënten zullen kort na de start van de behandeling met insuline zich snel beter voelen.
Toediening van insuline kan helaas niet met een pil. Insuline is een eiwit en dat zou in het zuur van je maag kapot gaan en onwerkzaam worden. Insuline moet dus ingespoten worden en dat gebeurt via een injectie in onderhuids vet. Dat vet vind je op je buik, bovenbeen of billen.
De arts en diabetesverpleegkundige gaan samen met jou in de eerste tijd een schema maken van de hoeveelheid en soort insuline die jij of je kind bij elke maaltijd en voor het slapen gaan gemiddeld nodig zal hebben. Er zijn meerdere soorten insuline; langwerkende insuline en kortwerkende insuline. Kort werkende insuline wordt bij de maaltijden gespoten en zorgt ervoor dat de koolhydraten uit de maaltijd in het lichaam kunnen worden verwerkt. Lang werkende insuline wordt éénmaal daags gespoten, meestal voor het slapen gaan. De langwerkende insuline werkt ongeveer 24 tot 48 uur en geeft als het ware een basis aan insuline. Het lichaam heeft immers 24 uur per dag insuline nodig, dus ook buiten de maaltijden om, zoals ’s nachts. Toediening van insuline kan op twee manieren: via een insulinepen of met een insulinepomp.
Glucosemeter

Direct na diagnose starten we met gebruik van de glucosemeter. De hoeveelheid insuline die iemand nodig heeft verschilt namelijk per persoon. De een gebruikt meer insuline dan de ander. Ook lichamelijke inspanning verandert de insulinebehoefte. Om de beste behandeling te kunnen bepalen, is het noodzakelijk om zelf regelmatig (ca. 7x per dag) je glucosewaarden te meten. Hiervoor krijg je een glucosemeter en moet je, na uitleg over hoe en wanneer, de bloedsuiker zelf meten via een druppel bloed. Dat doe je via de vingerprik. De arts en diabetesverpleegkundige zullen je adviseren over hoe de hoeveelheid en soort insuline aan te passen is aan de dagelijkse bezigheden, mede op basis van de zelf gemeten bloedsuikerwaarden.
Om de bloedglucosewaarde te kunnen bepalen, laat je een druppel bloed (ter grootte van een speldenprik) vallen op een teststrip, die in de meter is geplaatst. De kosten voor deze teststrips worden vergoed door de zorgverzekeraar.
Flash Glucose Monitoring (FGM)
Kort na de diagnose zal je behandelteam ook overleggen met jou over de mogelijkheden van Flash Glucose Monitoring (FGM). In Nederland is deze vorm van glucosemonitoring beter bekend als de FreeStyle Libre. Lees er hier meer over:
Continuous Glucose Monitoring (CGM)
Continue glucose monitoring, in de volksmond de sensor, kan voor veel mensen met type 1 diabetes een enorme verbetering betekenen in het regelen van hun bloedsuikers. Niet iedereen vanaf 18 jaar komt in aanmerking voor vergoeding van CGM door je zorgverzekering. Lees er hier meer over:
Insulinepen
Met een insulinepen wordt insuline via een dun naaldje net onder de huid gespoten. Dat gebeurt vaak in de bil, in het bovenbeen of in de buik.
Een insulinepen ziet eruit als een dikke vulpen. Je hebt wegwerppennen zoals afgebeeld, of insulinepennen waarin het ampul met insuline (de penfill) steeds in verwisseld kan worden zodra deze leeg is.
De dosering is met een insulinepen makkelijk in te stellen. Een insulinepen wordt doorgaans twee tot vier keer per dag gebruikt. Na de diagnose, is het uitleggen vanhoe een insulinepen en een glucosemeter werkt natuurlijk onderdeel van het programma. Het lijkt misschien ingewikkeld, maar echt, iedereen kan dit snel onder de knie krijgen. Je gaat niet naar huis voordat je volledig thuis bent in het gebruik van de insulinepen en de meter.
Insulinepomp
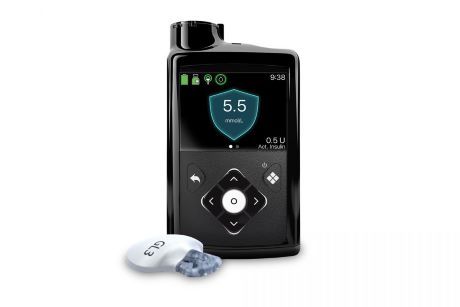
De meerderheid van de patiënten bij Diabeter (ca. 60%) gebruikt een insulinepomp. Een insulinepomp is een klein draagbaar apparaatje waarmee continu ultrakortwerkende insuline toegediend wordt. Het pompje is vooraf te programmeren en geeft om de zoveel minuten een kleine hoeveelheid insuline af die voldoet aan de basale insulinebehoefte van het lichaam. Dit stel je samen in met je behandelteam. In Nederland zijn diverse merken insulinepomp verkrijgbaar en elk werkt op zijn eigen manier, maar over het algemeen geldt:
Op ieder gewenst moment, bijvoorbeeld bij een maaltijd, kun je na een enkele druk op de toetsen een extra hoeveelheid insuline toedienen. Deze extra insulinetoediening noemt men een bolus. Ook hoge bloedglucosewaarden kunnen op deze manier “gecorrigeerd” worden. De insuline gaat via een teflon slangetje (cathetertje) de huid binnen. Dit systeem moet ongeveer om de twee á drie dagen vervangen worden.
Waarom pomptherapie?
De reden om te starten met pomptherapie kan zeer verschillend zijn. Bijna altijd is er sprake van ontevredenheid over de behaalde resultaten van de penbehandeling. Nachtelijke hypoglykemiëen, hoog HbA1c, sterke schommelingen in bloedglucosewaarden kunnen argumenten zijn. Een beslissing om te starten met een insulinepomp is een beslissing die gezamenlijk genomen wordt. Medisch team, patiënt (en ouders indien van toepassing) moeten achter deze keuze staan. Tegenwoordig zijn er ook veel insulinepompen die nauw samenwerken met Continuous Glucose Monitoring Systems (CGM),.
Zijn er voorwaarden waaraan je moet voldoen om met pomptherapie te kunnen starten?
Pomptherapie is een intensieve behandeling van diabetes. Het vraagt een andere manier van denken over de diabetesregeling. Voor het bereiken van goede resultaten zul je veel nieuwe dingen moeten leren. Goed inzicht in het ziektebeeld type 1 diabetes en kennis van koolhydraten in de diverse voedingsmiddelen is noodzakelijk. Je zal dan ook een consult krijgen bij de diëtist. Over hoe de insulinepomp werkt die jij samen met je behandelteam gekozen hebt, krijg je instructies via de pompfabrikant en natuurlijk via je eigen behandelteam.
Met de pomp kan je je bloedglucosewaarden beter regelen. Als je de insulinepomp gaat gebruiken, blijft het belangrijk om je bloedsuikers erg goed in de gaten te houden. Daarom hebben wij bij Diabeter de afspraak gemaakt dat je je insulinepomp minimaal elke vier weken uitleest. De eerste 1 á 2 weken na het starten vragen we je dat dagelijks te doen. Dit om de pompinstellingen optimaal te maken. Denk hierbij aan je koolhydraatratio en insulinegevoeligheid,en de eventuele basaalstanden van je pomp.
Als het inzicht, de bereidheid en motivatie er is, dan is een insulinepomp een uitstekende manier van behandelen voor vrijwel iedereen met diabetes.
Welke insulinepompen zijn er allemaal?
Er komen steeds meer nieuwe pompen en nieuwe CGM-systemen op de markt. Het is van belang dat jij het juiste systeem kiest om jouw doelen te behalen. Dr. Henk-Jan Aanstoot heeft hierover een informatief artikel geschreven, waarin hij alle systemen bespreekt. Je vindt het hier:
Eten en bewegen
Als je type 1 diabetes hebt is het net als bij mensen zonder diabetes belangrijk om gezond te eten. Daarbij moet je ook je bloedglucosewaarden goed regelen. Hiervoor is een goede koolhydraatkennis nodig. Het is niet nodig om een speciaal dieet te volgen, maar wel is het belangrijk om gezond te eten: maar hoe eet je nu gezond? We hebben er een aparte pagina aan gewijd: Voeding en diabetes.
Sporten en bewegen is om veel redenen heel goed voor je (ook als je geen diabetes hebt ;-) Er zijn wel uitdagingen bij type 1 diabetes en sport. Maar eerst iets over de voordelen van sporten / meer lichaamsbeweging als je type 1 diabetes hebt:
- Je wordt gevoeliger voor insuline. Dat wil zeggen dat je minder insuline nodig hebt en de glucoseregeling makkelijker wordt. Dat geeft minder schommelingen in je bloedsuikers en het heeft een gunstig effect op je gewicht.
- Een kleinere kans op het ontwikkelen van hart- en vaatziekten.
- Een gunstig effect op je HbA1C en Time in Range
Over de uitdagingen van sporten en bewegen als je diabetes hebt lees je hier meer: Diabetes en sport.
Educatie over type 1 diabetes
Kennis is macht, en meten is weten. Bij type 1 diabetes is dit zeker van toepassing. Verreweg het grootste deel van de tijd brengt iemand met type 1 diabetes door zonder zijn behandelteam. Dat betekent dat bij een chronische ziekte als diabetes, die er 24 uur per dag, 7 dagen per week is, veel neer komt op zelfmanagement. Maar liefst 95% is zelfmanagement. Een essentieel onderdeel van een zo goed mogelijke succesvolle diabetesbehandeling is dan ook de tijd en energie die je met name in het eerste jaar na de diagnose, investeert in het opdoen van kennis.

Het eerste jaar met je type 1 diabetes is bepalend
Goede begeleiding in die eerste periode is ontzettend belangrijk. Onderzoek heeft uitgewezen dat het eerste jaar van de behandeling van diabetes bepalend is voor de volgende tien tot vijftien jaar. Als je direct een goede begeleiding krijgt en je alle informatie die op je afkomt goed weet te benutten, zul je daar de rest van de je leven profijt van hebben. Bij Diabeter weten we dat we dat onderscheid kunnen maken. Dit komt omdat we werken met een in type 1 diabetes gespecialiseerd team dat goed op elkaar is ingespeeld, dat met de nieuwste technologieën werkt.
Er komt veel op je af, er is zo veel om te leren en onder de knie te krijgen; over koolhydraten, de invloed van beweging, hypo’s en hypers, prikplaatsen en noem maar op. Het is niet altijd gemakkelijk, maar bij Diabeter weten we dat deze investering van enorm belang is bij het leren omgaan met type 1 diabetes. Daarom is er voor onze patënten een uitgebreid educatieprogramma, waarbij ons medisch team (de ouders van) patiënten stap voor stap de belangrijke aspecten over diabetesregulering leert. Uiteraard zijn wij voor overleg ook altijd bereikbaar en bij spoedgevallen via onze spoedlijn, die altijd, dus 24 uur per dag en zeven dagen per week, direct wordt beantwoord door een in type 1 diabetes gespecialiseerde zorgverlener van Diabeter.
